Forschungen aus Harvard und Europa bestätigen Effekte der TPS-Therapie bei Parkinson– während die Praxis bereits seit Jahren positive Erfahrungen berichtet
Morbus Parkinson ist eine Erkrankung, die weiterhin stark zunimmt und therapeutisch an ihre Grenzen stößt. Millionen Menschen sind betroffen, doch trotz intensiver Forschung bleibt die Behandlung eine Herausforderung: Medikamente wie Levodopa können Symptome zunächst lindern, verlieren jedoch häufig im Verlauf an Wirkung und gehen nicht selten mit starken Nebenwirkungen und motorischen Komplikationen einher. Vor diesem tristen Hintergrund wächst seit einigen Jahren das Interesse an ergänzenden Therapieansätzen, insbesondere im Bereich der nicht-invasiven Hirnstimulation:
Die Stoßwellen-Therapie Transkranielle Pulsstimulation (TPS), die schon im Laufe ihrer Jahrzehnte langen Entwicklung und Erforschung positive Langzeitergebnisse (teils über 15 Jahre hinweg) bei Parkinson-Patienten gezeigt hatte, wird mittlerweile auch zu dieser Indikation intensiv klinisch erforscht.
Transkranielle Pulsstimulation (TPS): Effektive Neuromodulation ohne Operation
Die Transkranielle Pulsstimulation (TPS) gehört zu einer neuen Generation nicht-invasiver Neuromodulationsverfahren. Sie nutzt fokussierte, ultrakurze Stoßwellenimpulse, um gezielt neuronale Netzwerke im Gehirn zu modulieren und neuroplastische Prozesse anzuregen. Während die TPS bereits im Bereich der Alzheimer-Behandlung zunehmend etabliert ist, rückt sie zunehmend auch bei anderen neurodegenerativen Erkrankungen in den Fokus – darunter bei Morbus Parkinson.
Vor diesem Hintergrund wächst seit einigen Jahren das Interesse an ergänzenden Therapieansätzen, insbesondere im Bereich der nicht-invasiven Hirnstimulation generell. Denn Verfahren der sogenannten Neuromodulation sind dabei längst kein Randthema mehr, sondern entwickeln sich zunehmend zu einem zentralen Forschungsfeld in der Neurologie und Psychiatrie. Während invasive Verfahren wie die Tiefe Hirnstimulation (THS) – auch hier dauerte es rund 25 Jahre bis zur Anerkennung 1995 – mittlerweile etabliert sind, rücken zunehmend nicht-invasive Ansätze in den Fokus, die ohne Operation, Narkose oder Implantate auskommen.
Darüber hinaus zeichnet sich in der Fachwelt ein bemerkenswerter Konsens ab: Neuromodulation wird in den kommenden Jahrzehnten eine deutlich größere Rolle in der Behandlung neurodegenerativer und neuropsychiatrischer Erkrankungen einnehmen. Sie gilt vielen Experten als ein entscheidender Baustein einer zukünftigen Medizin, die nicht nur Symptome behandelt, sondern direkt an den zugrunde liegenden neuronalen Netzwerken ansetzt.
Neue Studie im Journal of Neurology: Verbesserungen bei Parkinson in mehreren Dimensionen
Eine aktuelle Pilotstudie, durchgeführt unter anderem am Spaulding Rehabilitation Hospital und der Harvard Medical School und im renommierten Journal of Neurology publiziert, liefert weitere wichtige Daten zur Anwendung der Transkraniellen Pulsstimulation bei Parkinson-Patienten und ergänzt damit die bereits vorliegenden Forschungsarbeiten der vergangenen Jahre.
Die Untersuchung zeigt über mehrere klinische Bereiche hinweg konsistente Verbesserungen. So konnten sowohl motorische Symptome wie sie typischerweise mit Parkinson assoziiert sind, als auch nicht-motorische Beschwerden deutlich reduziert werden. Darüber hinaus wurden positive Effekte auf kognitive Funktionen sowie auf die Lebensqualität der Patienten beobachtet – Aspekte, die in der Behandlung dieser Erkrankung eine zentrale Rolle spielen, jedoch durch bestehende Therapieansätze oft nur unzureichend adressiert werden.
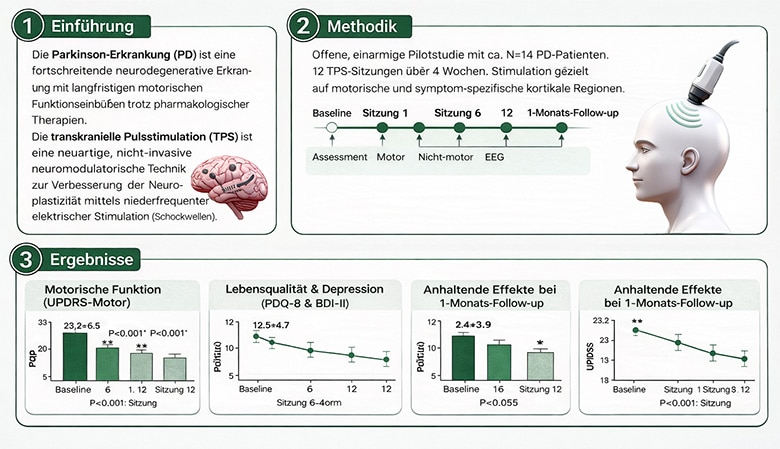
Besonders bemerkenswert ist dabei, dass die beobachteten Veränderungen nicht nur kurzfristig während der Behandlungsphase auftraten, sondern auch im weiteren Verlauf stabil blieben. Ergänzend zu den klinischen Ergebnissen konnten zudem Veränderungen der kortikalen Aktivität im EEG nachgewiesen werden, was darauf hindeutet, dass die TPS tatsächlich in neuronale Netzwerke eingreift und neuroplastische Prozesse beeinflussen kann.
TPS-Studien zu Morbus Parkinson zeigen konsistentes Gesamtbild
In ihrer Gesamtheit stehen diese Ergebnisse nicht isoliert, sondern fügen sich in ein wachsendes Bild ein. Bereits vorangegangene Arbeiten, insbesondere aus dem Umfeld der Harvard Medical School sowie weiterer internationaler Forschungsgruppen, hatten erste Hinweise darauf geliefert, dass die TPS sowohl motorische als auch nicht-motorische Symptome bei Parkinson positiv beeinflussen kann. Die aktuelle Studie bestätigt diese Beobachtungen und erweitert sie um weitere klinische und neurophysiologische Befunde.
Gleichzeitig ist – wie bei frühen klinischen Studien üblich – eine sorgfältige Einordnung erforderlich. Es handelt sich um eine Pilotstudie mit begrenzter Teilnehmerzahl, deren Ergebnisse als richtungsweisend zu verstehen sind und die durch größere, randomisierte Studien weiter validiert werden müssen. Dennoch zeigt sich bereits jetzt eine Entwicklung, die in der medizinischen Forschung nicht ungewöhnlich ist: Einzelne Studien beginnen sich zu einem konsistenten Gesamtbild zu verdichten.
Transkranielle Pulsstimulation in der Praxis bei Parkinson als „Off-Label-Therapie“ längst erfolgreich
Während sich die wissenschaftliche Evidenz zur Transkraniellen Pulsstimulation bei Parkinson also zunehmend verdichtet, zeigt sich in der klinischen Praxis bereits seit Jahren ein Bild, das diese Entwicklungen auf bemerkenswerte Weise ergänzt.
In spezialisierten Zentren, Kliniken und Praxen wird die TPS im Rahmen individueller Therapiekonzepte – also als sogenannte Off-Label-Anwendung – bei Parkinson eingesetzt. Dabei berichten behandelnde Ärzte sowie die Patienten übereinstimmend von Verbesserungen sowohl der motorischen Symptomatik als auch der nicht-motorischen Beschwerden, die für viele Betroffene eine ebenso große Belastung darstellen wie das sichtbare Zittern (siehe hierzu auch: TPS: Ermutigende Daten zu Parkinson).
Besonders interessant ist dabei der Blick auf den Langzeitverlauf. Während die medikamentöse Therapie bei vielen Patienten im Laufe der Zeit an Wirkung verliert und häufig mit starken Nebenwirkungen einhergeht (siehe hierzu auch: Parkinson, Tremor und Medikamente – was eine neue Meta-Studie über die Grenzen der Standardtherapie zeigt) , zeigen sich unter der TPS in zahlreichen dokumentierten Fällen stabile oder sogar anhaltende Verbesserungen, die mittlerweile über Jahre hinweg dokumentiert werden konnten.
Natürlich ersetzt diese Form der Evidenz nicht die Ergebnisse großer, randomisierter Studien. Doch sie liefert einen wichtigen Hinweis darauf, wie sich neue Therapieansätze unter realen Bedingungen bewähren – und genau dieser Aspekt gewinnt in der modernen Medizin zunehmend an Bedeutung.
Denn die Frage, die sich für viele Betroffene stellt, ist nicht nur, welche Therapie in Studien unter idealen Bedingungen wirkt, sondern auch, welche Möglichkeiten ihnen im Alltag – und zwar heute und nicht erst in 10 oder 20 Jahren – tatsächlich zur Verfügung stehen.
Off-Label bedeutet nicht experimentell – sondern verantwortungsvoll angewendet
Ein Wort zu sogenannten „Off-Label“-Anwendungen: Die Anwendung von Therapien außerhalb ihrer ursprünglichen Zulassung ist in der Medizin – auch und gerade in der Pharmazie bei Medikamenten – übrigens ein etabliertes Vorgehen. Off-Label-Therapien kommen immer dann zum Einsatz, wenn wissenschaftliche Hinweise auf einen potenziellen Nutzen vorliegen, gleichzeitig jedoch noch keine formale Zulassung für eine bestimmte Einzel-Indikation besteht, die in der Regel viele Jahre dauern und extrem teuer sind.
Gerade in der Neurologie ist dieses Vorgehen deshalb seit Jahrzehnten gängige Praxis. Voraussetzung ist stets eine sorgfältige ärztliche Abwägung, die sowohl die individuelle Situation des Patienten als auch die vorhandene Datenlage berücksichtigt. Im Fall der Transkraniellen Pulsstimulation TPS) kommt ein weiterer Aspekt hinzu, der in der aktuellen Diskussion eine zentrale Rolle spielt: das Sicherheitsprofil. Über alle bisherigen Untersuchungen hinweg zeigt sich ein konsistentes Bild einer sehr guten Verträglichkeit, ohne klinisch relevante Nebenwirkungen.
Auch ein moralischer Aspekt: Zwischen wissenschaftlichem Standard-Vorgehen und medizinischer Verantwortung
Die Diskussion um die neuen Neuromodulationsverfahren und deren führende Methode Transkranielle Pulsstimulation(TPS) macht ein grundlegendes Spannungsfeld sichtbar, das die moderne Medizin zunehmend prägt. Auf der einen Seite steht der berechtigte Anspruch der etablierten Vorgehensweise, neue Therapieformen erst dann breit einzusetzen, wenn eine umfassende Studienlage (wobei die Definitionen hier äußerst elastisch sind) vorliegt. Auf der anderen Seite stehen die Patienten, die eben heute mit einer fortschreitenden Erkrankung leben und für die jede zusätzliche therapeutische Option von Bedeutung sein und im Falle der TPS Lebensverändernd sein kann.
Gerade bei neurodegenerativen Erkrankungen, deren Verlauf sich über viele Jahre erstreckt und für die bislang keine heilende Therapie zur Verfügung steht, stellt sich daher eine entscheidende Frage: Wie lange kann – und sollte – man warten, den Betroffenen nachweislich wirksame Therapien vorzuenthalten?
Ein Blick nach vorn: Therapien ergänzen statt ersetzen
Die Transkranielle Pulsstimulation ist kein Allheilmittel, und sie wird auch nicht als solches verstanden. Ihr Potenzial liegt vielmehr in ihrer Rolle als Bestandteil eines multimodalen Behandlungskonzepts, das den komplexen Anforderungen neurodegenerativer Erkrankungen gerecht wird und den Patienten eine Reduktion der Symptome in unterschiedlichem Ausmaß und damit mehr Eigenständigkeit und Lebensqualität zurückgeben kann.
Die aktuelle Studienlage steht dabei noch am Anfang, zeigt jedoch eine klare Richtung. Parallel dazu wächst die praktische Erfahrung – und mit ihr das Verständnis dafür, wie und für wen diese Therapie sinnvoll eingesetzt werden kann.
Damit entsteht ein Bild, das in der Geschichte der Medizin immer wieder zu beobachten ist: Neue Verfahren entwickeln sich zunächst in kleinen Schritten, werden dann höchst kritisch beobachtet, dann weiter untersucht – und finden schließlich ihren Platz. Für viele Betroffene bedeutet es in Bezug auf die TPS-Therapie jedenfalls bereits heute: sie ist eine zusätzliche Option und damit eine Perspektive, die über das bisher Mögliche hinausgeht.
Quelle:

